Прогноз
при легочной артериальной
гипертензии
гипертензии
По данным первого регистра пациентов с ЛАГ — регистра Национального Института сердца, крови и легких США (NHLBI), выживаемость пациентов с ЛАГ, включенных в него с 1981 по 1985 год, составила (рис. 1)1:
Рисунок 1. Выживаемость пациентов в эпоху отсутствия специфической терапии ЛАГ1

В течение 1 года1

В течение 5 лет1

Следует отметить значимую положительную динамику выживаемости пациентов с ЛАГ за последние тридцать лет, которая была достигнута благодаря появлению специфических препаратов, действующих на разные патогенетические пути заболевания, и опцию трансплантации легких2.
Прогноз пациента с ЛАГ сегодня зависит прежде всего от этиологии легочной гипертензии, тяжести структурно-функциональных проявлений заболевания на момент постановки диагноза, а также объема ЛАГ-специфической терапии, доступной для применения
на момент старта терапии и в дальнейшем.
Прогноз пациента с ЛАГ сегодня зависит прежде всего от этиологии легочной гипертензии, тяжести структурно-функциональных проявлений заболевания на момент постановки диагноза, а также объема ЛАГ-специфической терапии, доступной для применения
на момент старта терапии и в дальнейшем.
Выживаемость в зависимости от этиологии ЛАГ
На сегодняшний день важным прогностическим фактором остается этиология ЛАГ: по-прежнему худшую выживаемость демонстрируют пациенты с ЛАГ, ассоциированной с системными заболеваниями соединительной ткани, особенно в случае вторичного поражения легких3-5.


Рис 2. Выживаемость пациентов с ЛАГ по данным публикаций из базы данных MEDLINE (включение пациентов c 1992 по октябрь 2002)4
ЛАГ — легочная артериальная гипертензия;
ЛАГ-ВПС — ЛАГ, ассоциированная с врожденными пороками сердца; ЛАГ-СЗСТ — ЛАГ, ассоциированная с системными заболеваниями соединительной ткани; ЛАГ-ВИЧ — ЛАГ, ассоциированная с ВИЧ-инфекцией; ИЛАГ — идиопатическая легочная артериальная гипертензия; ППГ — портопульмональная гипертензия.
ЛАГ — легочная артериальная гипертензия;
ЛАГ-ВПС — ЛАГ, ассоциированная с врожденными пороками сердца; ЛАГ-СЗСТ — ЛАГ, ассоциированная с системными заболеваниями соединительной ткани; ЛАГ-ВИЧ — ЛАГ, ассоциированная с ВИЧ-инфекцией; ИЛАГ — идиопатическая легочная артериальная гипертензия; ППГ — портопульмональная гипертензия.
Рис 3. Выживаемость больных с легочной гипертензией по данным регистра ASPIRE (включение пациентов 2001–2010)5
ЛГ — легочная гипертензия; ХТЭЛГ — хроническая тромбоэмболическая легочная гипертензия;
ИЛАГ — идиопатическая легочная артериальная гипертензия.
ЛГ — легочная гипертензия; ХТЭЛГ — хроническая тромбоэмболическая легочная гипертензия;
ИЛАГ — идиопатическая легочная артериальная гипертензия.
Выживаемость в зависимости от функционального класса ЛАГ на момент установления диагноза
и объема специфической терапии
и объема специфической терапии
На приведенных кривых пятилетней выживаемости разных временных периодов продемонстрировано двукратное увеличение пятилетней выживаемости пациентов с III ФК и появление пациентов c исходно IV ФК ЛАГ, переживших пятилетний рубеж на фоне расширения спектра ЛАГ-специфической терапии, воздействующей на несколько патогенетических путей, и перехода от монотерапии синтетическими аналогами простациклина (рис. 4) к комбинированной терапии (рис. 5)6,7.
Рис. 4 Выживаемость пациентов с впервые выявленной ЛАГ и монотерапией эпопростенолом (включение пациентов с 1991 по 1998)6
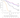
Рис. 5 Выживаемость пациентов с впервые выявленной ЛАГ и стартом специфической терапии по данным регистра REVEAL (включение пациентов с 2006 по 2009, комбинированная ЛАГ-специфическая терапия)7


Оценка 5-летней выживаемости:
- ФК I и II по ВОЗ: 73 %
- ФК III по ВОЗ: 35 %
- ФК IV по ВОЗ: 0 %
Оценка 5-летней выживаемости:
- ФК I по ВОЗ: 72,2 %
- ФК II по ВОЗ: 71,7 %
- ФК III по ВОЗ: 60,0 %
- ФК IV по ВОЗ: 43,8 %
Положительная динамика выживаемости пациентов с ЛАГ за два десятилетия
В 2022 году был выполнен систематический обзор исследований, опубликованных за 20-летний период (с 1991 по 2020 г.), в которых оценивались заболеваемость, распространенность ЛАГ и выживаемость пациентов в течение 1 года2. В их число было включено исследование из России8.
По данным 58 исследований, показатели выживаемости значительно улучшились на фоне прогресса, достигнутого в области ЛАГ-специфической терапии2 (рис. 6).
По данным 58 исследований, показатели выживаемости значительно улучшились на фоне прогресса, достигнутого в области ЛАГ-специфической терапии2 (рис. 6).

Основные детерминанты прогноза, статистически значимо ассоциированные с выживаемостью, включены в шкалы оценки риска годичной летальности, с помощью которых определяется сегодня лечебная стратегия пациента с ЛАГ.
Исследования последних лет показали, что отдаленный прогноз для пациентов
из группы высокого риска хуже, чем предполагалось ранее: смертность составляет 21,2–30% в течение года9-13. Это подчеркивает важность регулярной оценки риска и своевременного рассмотрения возможности эскалации ЛАГ-специфической терапии.
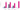
Смертность в течение 12 месяцев в зависимости от профиля риска (95% ДИ)

ЛАГ представляет собой тяжелое и неуклонно прогрессирующее заболевание, однако в последние годы продолжительность жизни пациентов растет. Это происходит на фоне увеличения информированности врачей, улучшения подходов к диагностике ЛАГ и усовершенствования методов лечения.
Раннее выявление заболевания способствует своевременному началу терапии, а регулярная оценка риска помогает принять решения, обеспечивающие ее максимальную эффективность.
Раннее выявление заболевания способствует своевременному началу терапии, а регулярная оценка риска помогает принять решения, обеспечивающие ее максимальную эффективность.
ДИ — доверительный интервал;
ВОЗ — Всемирная организация здравоохранения;
КПОС — катетеризация правых отделов сердца;
ИЛАГ — идиопатическая легочная артериальная гипертензия;
ЛАГ — легочная артериальная гипертензия;
ЛАГ-ВИЧ — ЛАГ, ассоциированная с ВИЧ-инфекцией;
ЛАГ-ВПС — ЛАГ, ассоциированная с врожденными пороками сердца;
ЛАГ-СЗСТ — ЛАГ, ассоциированная с системными заболеваниями соединительной ткани;
ЛГ — легочная гипертензия;
МКБ — Международная классификация болезней;
ППГ — портопульмональная гипертензия;
ФК — функциональный класс;
ХТЭЛГ — хроническая тромбоэмболическая легочная гипертензия.
ВОЗ — Всемирная организация здравоохранения;
КПОС — катетеризация правых отделов сердца;
ИЛАГ — идиопатическая легочная артериальная гипертензия;
ЛАГ — легочная артериальная гипертензия;
ЛАГ-ВИЧ — ЛАГ, ассоциированная с ВИЧ-инфекцией;
ЛАГ-ВПС — ЛАГ, ассоциированная с врожденными пороками сердца;
ЛАГ-СЗСТ — ЛАГ, ассоциированная с системными заболеваниями соединительной ткани;
ЛГ — легочная гипертензия;
МКБ — Международная классификация болезней;
ППГ — портопульмональная гипертензия;
ФК — функциональный класс;
ХТЭЛГ — хроническая тромбоэмболическая легочная гипертензия.
Литература
1. D’Alonzo G., Bart R., Ayres S. et al. Survival in patients with primary pulmonary hypertension: results from a national prospective registry. Ann Intern Med. 1991; 115: 343–349.
2. Emmons-Bell S. et al. Prevalence, incidence, and survival of pulmonary arterial hypertension: A systematic review for the global burden of disease 2020 study. Pulmonary Circulation; 2022; 12: e12020.
3. Авдеев С. Н., Барбараш О. Л., Баутин А. Е. и др. Легочная гипертензия, в том числе хроническая тромбоэмболическая легочная гипертензия. Клинические рекомендации 2020. Российский кардиологический журнал. 2021; 26(12): 4683.
4. McLaughlin V. V. et al. Prognosis of pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. CHEST. 2004; 126: 78–92.
5. Hurdman J. et al. ASPIRE registry: assessing the Spectrum of Pulmonary hypertension Identified at a REferral centre. Eur Respir J. 2012 Apr; 39(4): 945–955.
6. McLaughlin V. V., Shillington A., Rich S. Survival in primary pulmonary hypertension: the impact of epoprostenol therapy. Circulation. 2002 Sep 17; 106(12): 1477–1482.
7. Farber H. W. et al. Five-Year outcomes of patients enrolled in the REVEAL Registry. Chest. 2015 Oct; 148(4): 1043–1054.
8. Chazova I. E., Arkhipova O. A., Martynyuk T. V. Ter Arkh. 2019; 91: 25–31.
9. Benza R. et al. Predicting Survival in Patients With Pulmonary Arterial Hypertension: The REVEAL Risk Score Calculator 2.0 and Comparison With ESC/ERSBased Risk Assessment Strategies. Chest. 2019 Aug; 156(2): 323–337.
10. Benza R. et al. Development and Validation of an Abridged Version of the REVEAL 2.0 Risk Score Calculator, REVEAL Lite 2, for Use in Patients With Pulmonary Arterial Hypertension. Chest. 2021 Jan; 159(1): 337–346.
11. Kylhammar D. et al. A comprehensive risk stratification at early follow-up determines prognosis in pulmonary arterial hypertension. Eur Heart J. 2018; 39(47): 4175–4181.
12. Hoeper M. M. et al. Mortality in pulmonary arterial hypertension: prediction by the 2015 European pulmonary hypertension guidelines risk stratification model. Eur Respir J. 2017 Aug 3; 50(2): 1700740.
13. Boucly A. et al. Risk assessment, prognosis and guideline implementation in pulmonary arterial hypertension. Eur Respir J. 2017 Aug 3; 50(2): 1700889.
2. Emmons-Bell S. et al. Prevalence, incidence, and survival of pulmonary arterial hypertension: A systematic review for the global burden of disease 2020 study. Pulmonary Circulation; 2022; 12: e12020.
3. Авдеев С. Н., Барбараш О. Л., Баутин А. Е. и др. Легочная гипертензия, в том числе хроническая тромбоэмболическая легочная гипертензия. Клинические рекомендации 2020. Российский кардиологический журнал. 2021; 26(12): 4683.
4. McLaughlin V. V. et al. Prognosis of pulmonary arterial hypertension: ACCP evidence-based clinical practice guidelines. CHEST. 2004; 126: 78–92.
5. Hurdman J. et al. ASPIRE registry: assessing the Spectrum of Pulmonary hypertension Identified at a REferral centre. Eur Respir J. 2012 Apr; 39(4): 945–955.
6. McLaughlin V. V., Shillington A., Rich S. Survival in primary pulmonary hypertension: the impact of epoprostenol therapy. Circulation. 2002 Sep 17; 106(12): 1477–1482.
7. Farber H. W. et al. Five-Year outcomes of patients enrolled in the REVEAL Registry. Chest. 2015 Oct; 148(4): 1043–1054.
8. Chazova I. E., Arkhipova O. A., Martynyuk T. V. Ter Arkh. 2019; 91: 25–31.
9. Benza R. et al. Predicting Survival in Patients With Pulmonary Arterial Hypertension: The REVEAL Risk Score Calculator 2.0 and Comparison With ESC/ERSBased Risk Assessment Strategies. Chest. 2019 Aug; 156(2): 323–337.
10. Benza R. et al. Development and Validation of an Abridged Version of the REVEAL 2.0 Risk Score Calculator, REVEAL Lite 2, for Use in Patients With Pulmonary Arterial Hypertension. Chest. 2021 Jan; 159(1): 337–346.
11. Kylhammar D. et al. A comprehensive risk stratification at early follow-up determines prognosis in pulmonary arterial hypertension. Eur Heart J. 2018; 39(47): 4175–4181.
12. Hoeper M. M. et al. Mortality in pulmonary arterial hypertension: prediction by the 2015 European pulmonary hypertension guidelines risk stratification model. Eur Respir J. 2017 Aug 3; 50(2): 1700740.
13. Boucly A. et al. Risk assessment, prognosis and guideline implementation in pulmonary arterial hypertension. Eur Respir J. 2017 Aug 3; 50(2): 1700889.
Продолжить чтение
Материал предназначен исключительно для медицинских и фармацевтических работников.
СР-415086, октябрь 2025.
ООО "Джонсон & Джонсон", 121614, Москва, ул. Крылатская, д.17, корп. 2.
тел.: +7 (495) 755-83-57, факс: +7 (495) 755-83-58.
СР-415086, октябрь 2025.
ООО "Джонсон & Джонсон", 121614, Москва, ул. Крылатская, д.17, корп. 2.
тел.: +7 (495) 755-83-57, факс: +7 (495) 755-83-58.

